Spis treści
Co to są tyreocyty?
Tyreocyty to komórki nabłonkowe o jednowarstwowej budowie, które stanowią istotny element gruczołu tarczowego. Ich zarys może być zarówno płaski, jak i walcowaty. Te komórki odgrywają kluczową rolę w formowaniu pęcherzyków tarczycy. Głównym zadaniem tyreocytów jest produkcja i wydzielanie hormonów tarczycy, w tym:
- trijodotyroniny (T3),
- tyroksyny (T4).
Zachowanie odpowiedniej ilości tych komórek w gruczole tarczowym jest fundamentem prawidłowego funkcjonowania całego organizmu; wszelkie zaburzenia ich liczby mogą prowadzić do różnych schorzeń. Tyreocyty mają wpływ na metabolizm oraz regulację temperatury ciała, co jest niezwykle istotne. Oprócz tego, ich obecność jest ważna w procesach wzrostu oraz rozwoju organizmu. Wspierają one także równowagę energetyczną. Dlatego nie bez powodu uznawane są za kluczowe dla zdrowia oraz diagnostyki.
Jakie komórki znajdują się w gruczole tarczowym?
Gruczoł tarczowy składa się głównie z komórek pęcherzykowych, zwanych tyreocytami. To one odpowiedzialne są za produkcję hormonów tarczycy, czyli:
- trijodotyronina (T3),
- tyroksyna (T4).
Oprócz tego, w obrębie tarczycy znajdują się także komórki C, które syntezują kalcytoninę. Hormon ten pełni istotną funkcję w regulacji stężenia wapnia we krwi. W sytuacjach zapalnych, takich jak autoimmunologiczne zapalenie tarczycy, w gruczole pojawiają się limfocyty i makrofagi, które są kluczowymi komórkami dla odpowiedzi immunologicznej organizmu. Ich obecność w tarczycy ma ogromne znaczenie. Każde zmniejszenie ich liczby lub zaburzenia w ich działaniu mogą prowadzić do różnych chorób tego narządu, co z kolei może znacząco wpłynąć na nasze zdrowie.
Jakie funkcje pełnią tyreocyty w organizmie?
Tyreocyty odgrywają trzy kluczowe role w organizmie, które są niezbędne do prawidłowego funkcjonowania tarczycy:
- wychwytują jod z osocza krwi, który jest niezbędny do produkcji hormonów tarczycy,
- syntetyzują tyreoglobulinę, będącą prekursorem hormonów tarczycy,
- uwalniają hormony do krwi, co ma ogromny wpływ na metabolizm, regulację temperatury ciała oraz na wzrost i rozwój organizmu.
Utrzymanie odpowiedniego poziomu tych hormonów jest kluczowe dla homeostazy hormonalnej i równowagi energetycznej, co podkreśla fundamentalne znaczenie tyreocytów dla zdrowia.
Jak tyreocyty wpływają na produkcję hormonów tarczycy?
Tyreocyty odgrywają kluczową rolę w produkcji hormonów tarczycy, a ich głównym zadaniem jest metabolizm jodu oraz synteza tych istotnych substancji. Proces rozpoczyna się od wychwytywania jodu, który jest niezbędny do produkcji hormonów, z krwi. Następnie jod wiąże się z tyrozyną, co prowadzi do powstania:
- monojodotyrozyny (MIT),
- dijodotyrozyny (DIT).
Te połączenia później łączą się, tworząc trójjodotyroninę (T3) i tyroksynę (T4). Ważnym składnikiem tego procesu jest tyreoglobulina, będąca prekursorem tych hormonów. Kiedy hormony tarczycy są już wyprodukowane, gromadzą się w koloidzie pęcherzyków tarczycy. Ich uwalnianie do krwi odbywa się pod kontrolą tyreotropiny (TSH), wydzielanej przez przysadkę mózgową. Utrzymanie odpowiedniego poziomu tych hormonów jest niezwykle ważne dla prawidłowego funkcjonowania organizmu. Kiedy tyreocyty funkcjonują nieprawidłowo, może to skutkować zaburzeniami pracy tarczycy, co z kolei wpływa na metabolizm energetyczny oraz regulację temperatury ciała.
Jakie są cechy normotypowych tyreocytów?
Normotypowe tyreocyty charakteryzują się regularnym kształtem oraz jednorodnymi jądrami komórkowymi. W typowych cytologicznych analizach cytoplazma tych komórek jest wyraźnie określona i zwykle obfita, a jej kolorowanie odbywa się w sposób równomierny. Jądra zazwyczaj mają formę okrągłą lub owalną, a ich chromatyna jest równomiernie rozmieszczona.
Brak cech atypowych, takich jak nieprawidłowości kształtu czy wielkości jąder, świadczy o ich zdrowym stanie. Dodatkowo, w normotypowych tyreocytach nie dostrzega się widocznych jąder, co jeszcze bardziej podkreśla ich prawidłowy charakter. Cechy te są niezwykle istotne dla zapewnienia bezpieczeństwa w diagnostyce podczas badań cytologicznych, ponieważ jakiekolwiek odstępstwa mogą sugerować obecność patologii.
Na przykład, zauważenie atypii może wskazywać na potencjalne ryzyko nowotworów lub inne problemy ze tarczycą. To uwydatnia znaczenie trafnej identyfikacji normotypowych tyreocytów w kontekście klinicznym.
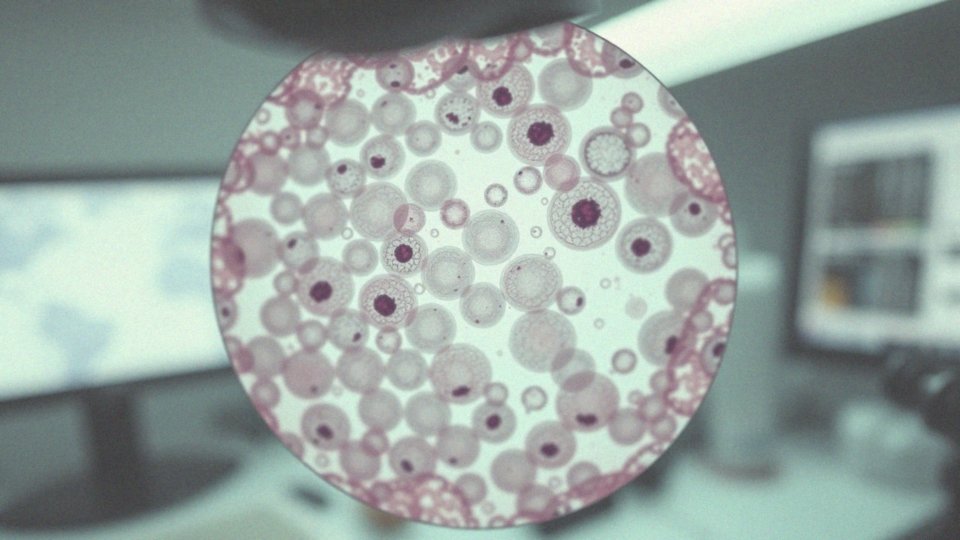
Jakie są cechy atypii w tyreocytach?
W tyreocytach można zaobserwować różnorodne cechy atypii, które mogą wskazywać na potencjalne problemy zdrowotne. Zalicza się do nich między innymi:
- powiększenie jąder komórkowych,
- nieregularne kształty jąder, które mogą sugerować nieprawidłowy rozwój tych komórek,
- obecność pseudowtrętów jądrowych, co wskazuje na nietypowe zachowanie komórek,
- stłoczenie komórek,
- anizocytoza, czyli różnice w wielkości komórek.
Zmiany w strukturze chromatyny oraz obecność figur podziału mitotycznego mogą sugerować aktywność proliferacyjną komórek. To zjawisko ma szczególne znaczenie w diagnostyce nowotworów, takich jak rak brodawkowaty tarczycy. Klasyfikacja atypii komórkowej realizowana jest według systemu Bethesda, który pozwala ocenić ryzyko złośliwości tych zmian. Jeśli atypia zostanie potwierdzona, niezbędne są dalsze badania cytologiczne oraz biopsja tarczycy. Te zmiany mogą stanowić wczesny sygnał o potencjalnych procesach nowotworowych w tym narządzie.
Jakie są różnice między zmianami łagodnymi a złośliwymi w kontekście tyreocytów?
Zmiany w tyreocytach można podzielić na te łagodne oraz złośliwe. Różnią się one wyraźnie zarówno pod względem morfologicznym, jak i właściwości komórkowych.
Łagodne formacje, znane również jako niegroźne, nie wykazują cech atypowych. W praktyce oznacza to, że tyreocyty zachowują regularny kształt, a ich jądra są jednorodne i prawidłowo uformowane. Takie zmiany nie prowadzą do naciekania okolicznych tkanek ani do przerzutów węzłowych. Przykładem tych zmian jest struma guzkowa.
Z kolei złośliwe zmiany, takie jak rak brodawkowaty tarczycy, charakteryzują się cechami atypowymi. W ich przypadku zauważamy:
- nieregularny kształt komórek,
- powiększone jądra,
- obecność pseudowtrętów.
Zmiany te mają potencjał do przerzutów, zarówno do węzłów chłonnych, jak i innych narządów w organizmie. Aby precyzyjniej ocenić charakter zmian w biopsji, korzystamy z systemu klasyfikacji Bethesda. Wyniki wskazujące na grupę II zazwyczaj sugerują obecność zmian łagodnych, natomiast wyższe kategorie mogą wskazywać na złośliwość. Cytologia odgrywa kluczową rolę w różnicowaniu tych zmian oraz w diagnostyce nowotworów tarczycy, dając nam cenne informacje potrzebne do podjęcia właściwej decyzji terapeutycznej.
Jakie są objawy chorób tarczycy związanych z tyreocytami?
Objawy schorzeń tarczycy są zróżnicowane i silnie zależą od konkretnego problemu zdrowotnego. Niedoczynność tarczycy, najczęściej wynikająca z choroby Hashimoto, charakteryzuje się:
- uczeniem zmęczenia,
- osłabieniem,
- przyrostem masy ciała,
- suchością skóry,
- zaparciami,
- uczuciem chłodu.
Około 1-2% populacji zmaga się z tym schorzeniem, co czyni je jedną z najpowszechniejszych dysfunkcji gruczołu tarczowego. Przeciwieństwem jest nadczynność tarczycy, która może być rezultatem choroby Gravesa-Basedowa lub obecności guzów. Objawy tej przypadłości obejmują:
- utratę wagi ciała,
- nerwowość,
- kołatanie serca,
- drżenie rąk,
- nadmierną potliwość,
- nietolerancję ciepła.
Szacuje się, że dotyczy ona od 0,5% do 2% dorosłych, co podkreśla jej kliniczną wagę. W przypadku nowotworów tarczycy, takich jak rak brodawkowaty, symptomy mogą być dyskretne lub całkowicie nieobecne. Powiększający się guzek na szyi często staje się pierwszym sygnałem, który powinien zaniepokoić. Rak tarczycy stanowi około 1-2% wszystkich nowotworów w Polsce, co czyni wczesną diagnozę kluczowym aspektem w walce z tą chorobą. Guzki tarczycy zazwyczaj są wykrywane podczas badań obrazowych i mogą nie dawać żadnych objawów. Jednak ich wzrost lub jakiekolwiek nieprawidłowości mogą prowadzić do poważniejszych komplikacji. Precyzyjna diagnostyka oraz odpowiednie leczenie schorzeń tarczycy związanych z tyreocytami są absolutnie kluczowe dla zachowania zdrowia pacjentów.
Jak interpretować wyniki stężenia TSH i tyreoglobuliny w kontekście tyreocytów?
Analiza stężenia TSH oraz tyreoglobuliny jest niezbędna w diagnostyce schorzeń tarczycy, które ściśle współpracują z tyreocytami. TSH, hormon produkowany przez przysadkę mózgową, odzwierciedla funkcję gruczołu tarczowego. Wysokie poziomy TSH zazwyczaj sugerują niedoczynność tarczycy, co oznacza, że tyreocyty nie są w stanie wytworzyć odpowiednich ilości hormonów T3 i T4. Natomiast niskie stężenie TSH wskazuje na nadczynność tego organu, kiedy to tyreocyty produkują nadmiar hormonów.
Tyreoglobulina, z kolei, to białko wydzielane przez tyreocyty, stanowiące kluczowy wskaźnik problemów tarczycowych. Jej podwyższenie często wiąże się z różnymi schorzeniami, takimi jak:
- choroby zapalne,
- guzki tarczycy,
- nowotwory, jak rak brodawkowaty tarczycy.
Ważne jest również monitorowanie poziomu tyreoglobuliny po operacyjnym usunięciu tarczycy, ponieważ jej wzrost może sygnalizować nawrót nowotworu lub inne zaburzenia funkcjonowania gruczołu. W praktyce klinicznej interpretacja wyników stężenia TSH oraz tyreoglobuliny powinna być dokonywana z uwzględnieniem całokształtu zdrowia pacjenta. Tylko wtedy można skutecznie kontrolować jego stan zdrowia oraz odpowiednio reagować na potencjalne problemy związane z funkcjonowaniem tyreocytów.
Jak i kiedy powinno się przeprowadzać badanie cytologiczne tarczycy?
Cytologia tarczycy, znana również jako biopsja cienkoigłowa, to istotne narzędzie w diagnostyce. Powinno się je stosować w określonych sytuacjach. Głównym impulsem do wykonania tego badania jest obecność guzków tarczycy, które mają średnicę większą niż 1 cm. Jednakże również mniejsze guzki mogą być przedmiotem analizy, zwłaszcza gdy towarzyszą im inne czynniki ryzyka. Takimi czynnikami są między innymi:
- szybki wzrost guzka,
- historia nowotworów tarczycy w rodzinie,
- wcześniejsze narażenie na promieniowanie jonizujące.
Celem tej procedury jest pobranie komórek z guzka tarczycy za pomocą cienkiej igły, a następnie ich analiza pod mikroskopem. Dzięki temu można ocenić charakterystykę komórek, które mogą być klasyfikowane jako:
- łagodne,
- atypowe,
- złośliwe.
Wyniki uzyskane w trakcie badania dostarczają niezbędnych informacji, które wspierają lekarzy w podejmowaniu kolejnych decyzji. Może to prowadzić do:
- regularnej obserwacji,
- skutecznej terapii farmakologicznej,
- konieczności interwencji chirurgicznej.
Dodatkowo, analizy cytologiczne pozwalają na identyfikację cech atypowych w tyreocytach, co ma kluczowe znaczenie w kontekście wczesnego wykrywania nowotworów, takich jak rak brodawkowaty tarczycy. Regularne wykonywanie tych badań w odpowiednich okolicznościach przyczynia się do zwiększenia efektywności leczenia oraz monitorowania zdrowia pacjentów.
Co zawiera wynik biopsji tarczycy dotyczący tyreocytów?
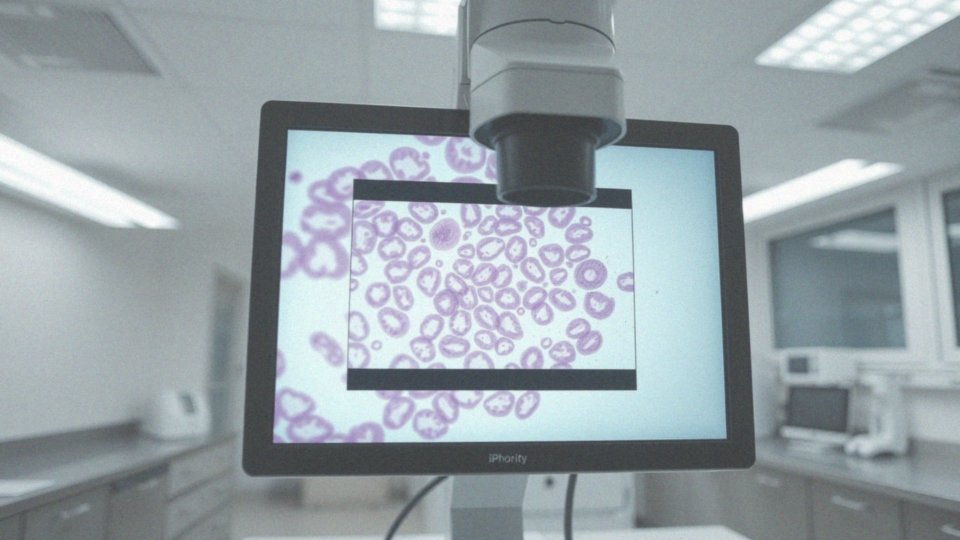
Wyniki biopsji tarczycy oferują istotne informacje dotyczące tyreocytów, w tym ich wyglądu i cech patologicznych. Badania uwzględniają nie tylko normalne tyreocyty, które nie wykazują cech atypowych, ale także inne komórki, takie jak:
- komórki oksyfilne (znane jako komórki Hürthle’a),
- komórki koloidowe.
Obecność limfocytów i makrofagów odgrywa ważną rolę, zwłaszcza w kontekście stanów zapalnych tarczycy. Wyniki są klasyfikowane według systemu Bethesda, co znacząco ułatwia ocenę ryzyka złośliwości zmian. Dla przykładu:
- kategoria II wskazuje na zmiany łagodne,
- wyższe klasyfikacje, takie jak IV czy V, mogą sugerować możliwość złośliwego procesu.
Kluczowe jest również, aby opis biopsji uwzględniał wszelkie nieprawidłowości w strukturach jądrowych tyreocytów, ponieważ powiększenie jąder czy nieregularności ich kształtu mogą być wskazówką do diagnozy nowotworowej. Dokładna analiza wyników biopsji ma fundamentalne znaczenie w diagnostyce. Dzięki niej lekarze są w stanie skutecznie zaplanować dalsze kroki, a także monitorować stan pacjentów z wykrytymi zmianami tarczycy. Właściwa interpretacja tych wyników jest kluczowa dla opracowania efektywnego planu leczenia.
W jaki sposób wykonuje się biopsję tarczycy i jakie są jej wyniki?
Biopsja tarczycy, przeprowadzana metodą cienkoigłową, odgrywa istotną rolę w diagnozowaniu guzów w obrębie tego narządu. W trakcie zabiegu lekarz korzysta z ultrasonografii, aby precyzyjnie wprowadzić cienką igłę do guzka i pobrać komórki do dalszej analizy. Dzięki temu możliwe jest dokładne zbadanie stanu tkanek tarczycy i wykrycie ewentualnych nieprawidłowości. Wyniki biopsji są klasyfikowane zgodnie z systemem Bethesda, który zawiera różne kategorie wskazujące na stan pobranych komórek:
- grupa II oznacza łagodne zmiany bez cech atypowych,
- grupa III to atypia o nieokreślonym znaczeniu,
- grupa IV sugeruje podejrzenie zmiany pęcherzykowej,
- grupa V wskazuje na podejrzenie nowotworu,
- grupa VI potwierdza obecność raka, np. raka brodawkowatego tarczycy.
Ostateczne wyniki biopsji mają kluczowe znaczenie dla dalszej diagnostyki oraz decyzji terapeutycznych. Na ich podstawie lekarz podejmuje decyzje dotyczące ewentualnych dalszych badań, leczenia, a nawet konieczności operacji. Dodatkowo, te informacje pozwalają opracować skuteczne podejście do zdrowia pacjenta, zapewniając mu wsparcie na każdym etapie procesu leczenia.
Jakie znaczenie mają tyreocyty w diagnostyce nowotworów tarczycy?
Tyreocyty odgrywają fundamentalną rolę w diagnozowaniu nowotworów tarczycy. To właśnie te komórki są źródłem najczęściej występujących nowotworów, takich jak:
- rak brodawkowaty,
- rak pęcherzykowy.
Prawidłowe badanie tyreocytów ma kluczowe znaczenie dla wczesnego identyfikowania zmian nowotworowych oraz oceny ich stopnia złośliwości. Najczęściej stosowaną metodą oceny stanu tych komórek jest biopsja tarczycy, która umożliwia pobranie próbki do analizy cytologicznej. Wśród cech atypowych tyreocytów, które mogą sugerować rozwój nowotworu, znajdują się m.in.:
- powiększenie jąder komórkowych,
- obecność pseudowtrętów,
- nieregularności w kształcie komórek.
Dzięki zaawansowanym technologiom obrazowym oraz histopatologicznym, specjaliści mogą wykrywać niepokojące zmiany i podejmować właściwe decyzje dotyczące terapii. Diagnostyka nowotworów tarczycy obejmuje również monitorowanie poziomu tyreoglobuliny, białka produkowanego przez tyreocyty. Jego podwyższony poziom może świadczyć o obecności nowotworów. Po usunięciu tarczycy, regularne badanie tyreoglobuliny jest niezwykle ważne, aby ocenić ryzyko nawrotu choroby. Dzięki tym procedurom lekarze zyskują lepsze narzędzia do monitorowania stanu zdrowia pacjenta i dostosowywania planu leczenia, co z kolei zwiększa szanse na pomyślny wynik. W ten sposób zarówno analizy cytologiczne, jak i histopatologiczne tyreocytów są nieodzownym elementem w diagnostyce i terapii nowotworów tarczycy.
Jak często należy wykonywać badania USG tarczycy?
Częstotliwość wykonywania badań USG tarczycy jest dostosowywana do indywidualnej sytuacji pacjenta oraz jego przeszłości medycznej. Osoby z guzkami tarczycy powinny poddawać się kontrolom co:
- 6-12 miesięcy,
- szczególnie jeśli zachorowania na nowotwory tarczycy występowały w rodzinie,
- decyzję podejmuje endokrynolog na podstawie wyników wcześniejszych analiz oraz specyfiki guzków.
Regularne USG stanowi klucz do wczesnego rozpoznawania niepokojących zmian, co jest niezwykle istotne dla skutecznej diagnostyki oraz leczenia problemów związanych z tarczycą, w tym raka brodawkowatego. Dodatkowo, monitorowanie guzów jest istotne w kontekście strategii obserwacyjnych, co pomaga w uniknięciu poważniejszych schorzeń.